Somatyczne przyczyny bezsenności
- Marta Budziszewska

- 21 mar
- 6 minut(y) czytania

Somatyczne przyczyny bezsenności – gdy problem nie leży „w głowie”
Bezsenność bardzo często bywa automatycznie kojarzona z problemami psychicznymi, stresem czy napięciem emocjonalnym. Tymczasem u istotnej części pacjentów jej przyczyną są zaburzenia somatyczne, które prowadzą do fragmentacji snu, częstych wybudzeń i braku regeneracji, mimo pozornie odpowiedniej długości snu. Do najważniejszych i najczęściej niedodiagnozowanych należą zaburzenia oddychania w trakcie snu oraz zespół niespokojnych nóg.
Zaburzenia oddychania w trakcie snu
Zaburzenia oddychania w czasie snu, w szczególności obturacyjny bezdech senny (OBS), są jedną z kluczowych somatycznych przyczyn złej jakości snu. Polegają na nawracających epizodach częściowego lub całkowitego zamknięcia górnych dróg oddechowych w czasie snu, co prowadzi do spadków saturacji, mikrowybudzeń i aktywacji układu współczulnego.
Pacjent z bezdechem sennym często:
☛ nie ma poczucia „przespanej nocy”
☛ wybudza się wielokrotnie, choć nie zawsze to pamięta
☛ skarży się na poranne bóle głowy
☛ odczuwa nadmierną senność dzienną, zmęczenie, trudności z koncentracją
☛ bywa leczony z powodu „bezsenności”, mimo że realnym problemem jest jakość snu, a nie jego ilość
☛ może często słyszeć od partnera/rki, że chrapie
Nieleczone zaburzenia oddychania w czasie snu zwiększają ryzyko:
nadciśnienia tętniczego
chorób sercowo-naczyniowych
zaburzeń rytmu serca
depresji i zaburzeń poznawczych
W przypadku podejrzenia bezdechu sennego kluczowa jest diagnostyka polisomnograficzna lub badania przesiewowe. Często konieczne jest skierowanie pacjenta do poradni chorób snu, działającej m.in. w ramach poradni otolaryngologicznej lub pulmonologicznej.
Skala senności Epworth - badanie przesiewowe
Skala senności Epworth (ESS) jest prostym, kwestionariuszowym narzędziem służącym do oceny subiektywnej senności dziennej, która jest jednym z kluczowych objawów obturacyjnego bezdechu sennego (OBS). Pacjent ocenia prawdopodobieństwo zaśnięcia w ośmiu codziennych sytuacjach, a uzyskany wynik pozwala oszacować nasilenie senności.
Wynik ≥10 punktów sugeruje nadmierną senność dzienną i powinien skłaniać do dalszej diagnostyki w kierunku zaburzeń oddychania w czasie snu, w tym polisomnografii. Skala Epworth nie jest narzędziem diagnostycznym samym w sobie, ale stanowi cenne badanie przesiewowe, pomagające wytypować pacjentów z wysokim ryzykiem OBS i monitorować efekty leczenia.

Polisomnografia – złoty standard diagnostyki zaburzeń snu
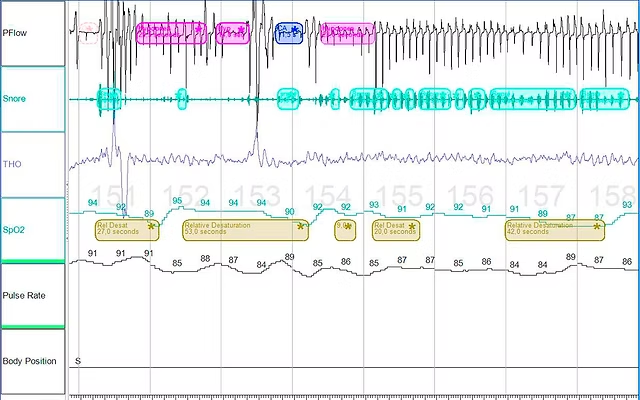
Polisomnografia (PSG) jest kompleksowym badaniem snu, uznawanym za złoty standard w diagnostyce zaburzeń snu, zwłaszcza tych o podłożu somatycznym. Pozwala na obiektywną ocenę struktury snu, oddychania, aktywności mózgu i mięśni oraz reakcji organizmu w trakcie całej nocy.
W przeciwieństwie do subiektywnych opisów pacjenta, polisomnografia dostarcza twardych danych fizjologicznych, które umożliwiają rozpoznanie przyczyn fragmentacji snu i jego niskiej jakości.
Na czym polega polisomnografia?
Badanie wykonywane jest zazwyczaj w warunkach nocnych (w pracowni snu lub – w wybranych przypadkach – w domu pacjenta przy użyciu odpowiedniego sprzętu). W trakcie snu rejestrowane są między innymi:
EEG – czynność bioelektryczna mózgu (ocena faz snu)
EOG – ruchy gałek ocznych
EMG – napięcie mięśniowe (broda, kończyny)
EKG – rytm serca
przepływ powietrza przez drogi oddechowe
ruchy klatki piersiowej i brzucha
saturacja krwi tlenem (SpO₂)
pozycja ciała i chrapanie
Dzięki temu możliwa jest szczegółowa analiza:
➔ architektury snu (sen płytki, głęboki, REM)
➔ liczby i długości wybudzeń
➔ obecności bezdechów i spłyceń oddechu
➔ ruchów kończyn w trakcie snu
Kiedy warto wykonać polisomnografię?
Polisomnografia jest szczególnie wskazana u pacjentów z podejrzeniem:
zaburzeń oddychania w trakcie snu (np. obturacyjnego bezdechu sennego)
zespołu niespokojnych nóg i okresowych ruchów kończyn we śnie
nadmiernej senności dziennej o niejasnej przyczynie
bezsenności opornej na standardowe leczenie
parasomnii (np. lunatykowanie, zaburzenia zachowania w fazie REM)
Warto podkreślić, że polisomnografia nie jest rutynowym badaniem w każdej bezsenności. Największą wartość diagnostyczną ma wtedy, gdy istnieje podejrzenie somatycznego lub neurologicznego podłoża problemów ze snem.
Leczenie obturacyjnego bezdechu sennego
Leczenie obturacyjnego bezdechu sennego (OBS) powinno być ukierunkowane na usunięcie przyczyny zapadania się górnych dróg oddechowych w czasie snu, a jego wybór zależy od stopnia nasilenia choroby, budowy anatomicznej pacjenta oraz chorób współistniejących.
Podstawową i najlepiej przebadaną metodą leczenia umiarkowanego i ciężkiego OBS jest terapia dodatnim ciśnieniem w drogach oddechowych (CPAP). CPAP (Continuous Positive Airway Pressure) to metoda leczenia obturacyjnego bezdechu sennego polegająca na stałym podawaniu powietrza pod dodatnim ciśnieniem przez maskę zakładaną na noc. Utrzymując drożność górnych dróg oddechowych, CPAP zapobiega zapadaniu się tkanek gardła, eliminuje epizody bezdechu i spłyceń oddechu oraz zmniejsza liczbę mikrowybudzeń odpowiedzialnych za fragmentację snu. Skuteczne stosowanie CPAP prowadzi do poprawy jakości snu, zmniejszenia senności dziennej, poprawy koncentracji i nastroju, a w dłuższej perspektywie obniża ryzyko powikłań sercowo-naczyniowych. Kluczowe dla powodzenia terapii są właściwe dopasowanie maski, indywidualne ustawienie ciśnienia oraz systematyczne stosowanie – nawet kilka godzin każdej nocy przynosi wymierne korzyści kliniczne.

U części pacjentów skuteczność przynoszą także redukcja masy ciała, leczenie laryngologiczne schorzeń nosa i gardła, aparaty ortodontyczne wysuwające żuchwę (w łagodnych i umiarkowanych postaciach choroby) oraz zmiana pozycji snu. W wybranych przypadkach rozważa się leczenie zabiegowe.
Kluczowe jest to, że leki nasenne nie leczą obturacyjnego bezdechu, a mogą wręcz nasilać jego przebieg, dlatego rozpoznanie i leczenie przyczynowe OBS często prowadzi do ustąpienia objawów określanych wcześniej jako „bezsenność”.
Zespół niespokojnych nóg (RLS)
Drugą istotną somatyczną przyczyną bezsenności jest zespół niespokojnych nóg (Restless Legs Syndrome – RLS) – zaburzenie neurologiczne charakteryzujące się nieprzyjemnymi doznaniami w kończynach dolnych, pojawiającymi się głównie wieczorem i w nocy.
Typowe objawy RLS to:

Zespół niespokojnych nóg prowadzi przede wszystkim do trudności z zasypianiem, częstych wybudzeń oraz przewlekłego niedoboru snu i zmęczenia w trakcie dnia.
RLS często może występować u osób:
☛ z niedoborem żelaza
☛ w ciąży
☛ z chorobami nerek
☛ z zaburzeniami neurologicznymi
Leki psychiatryczne a zespół niespokojnych nóg (RLS)
RLS jest zaburzeniem silnie związanym z układem dopaminergicznym, dlatego leki wpływające na dopaminę i serotoninę mogą ujawniać lub nasilać objawy, zwłaszcza u osób predysponowanych (niskie zapasy żelaza, ciąża, choroby nerek).
1. Leki przeciwdepresyjne – najczęstsza przyczyna polekowego RLS
SSRI: fluoksetyna, sertralina, paroksetyna, escitalopram
SNRI: wenlafaksyna, duloksetyna
Leki o silnym działaniu noradrenergicznym: bupropion (rzadziej, ale możliwe), reboksetyna
2. Leki przeciwpsychotyczne – wysokie ryzyko
Leki typowe: haloperidol, perazyna, chlorprotiksen, lewomepromazyna
Leki atypowe: kwetiapina, olanzapina, risperidon
3. Leki uspokajające i przeciwlękowe
Leki przeciwhistaminowe I generacji: hydroksyzyna, prometazyna
4. Inne leki psychiatryczne
Lit – rzadko, ale możliwe.
Leczenie zespołu niespokojnych nóg (RLS)
W przeciwieństwie do bezsenności psychogennej, w RLS leki nasenne zwykle nie rozwiązują problemu, a kluczowe znaczenie ma rozpoznanie zaburzenia, korekta niedoborów (szczególnie ferrytyny) oraz leczenie przyczynowe.
1. Korekta przyczyn wtórnych i modyfikacja leków
Pierwszym krokiem w leczeniu RLS jest identyfikacja i leczenie czynników, które mogą wywoływać lub nasilać objawy. Częstą przyczyną jest niedobór żelaza (nawet przy prawidłowej hemoglobinie). U pacjentów z RLS zaleca się oznaczenie ferrytyny – wartości < 75 µg/l są wskazaniem do suplementacji żelaza. Często sama korekta niedoboru prowadzi do istotnego zmniejszenia objawów.
2. Leczenie niefarmakologiczne
W łagodnych postaciach RLS oraz jako leczenie wspomagające stosuje się:
regularną umiarkowaną aktywność fizyczną
rozciąganie kończyn dolnych
masaże, ciepłe lub chłodne kąpiele
unikanie kofeiny, alkoholu i nikotyny
zachowanie regularnego rytmu snu
Choć metody te nie zastępują leczenia farmakologicznego w cięższych postaciach RLS, mogą istotnie zmniejszać nasilenie objawów.
3. Leczenie farmakologiczne – leki pierwszego wyboru
W umiarkowanym i ciężkim RLS stosuje się leki wpływające na układ dopaminergiczny lub układ GABA-ergiczny. Są to agoniści dopaminy (pramipeksol, ropinirol, rotigotyna) oraz gabapentinoidy - gabapentyna, pregabalina (szczególnie korzystne u pacjentów z RLS współistniejącym z bólem, lękiem lub bezsennością).
4. Inne opcje terapeutyczne
W przypadkach opornych lub szczególnych rozważa się:
benzodiazepiny (wyłącznie krótkoterminowo i pomocniczo)
opioidy w bardzo ciężkich, lekoopornych postaciach (leczenie specjalistyczne)
Leki te nie są terapią pierwszego wyboru i wymagają ścisłej kontroli ze względu na ryzyko uzależnienia.
5. RLS a bezsenność – co jest kluczowe?
W zespole niespokojnych nóg bezsenność jest objawem wtórnym, dlatego klasyczne leki nasenne często okazują się nieskuteczne. Skuteczne leczenie RLS zazwyczaj prowadzi do normalizacji snu bez konieczności stosowania leków nasennych.
Wykresy snu z urządzeń typu wearable/trackerów snu – pomoc czy pułapka diagnostyczna?
Zegarki i opaski typu wearable coraz częściej są wykorzystywane przez pacjentów do monitorowania snu. Wygenerowane przez nie wykresy – pokazujące długość snu, liczbę wybudzeń czy fazy snu – bywają pomocnym punktem wyjścia do rozmowy klinicznej, ale nie mogą zastąpić diagnostyki medycznej, szczególnie w przypadku takich zaburzeń jak obturacyjny bezdech senny (OBS) czy zespół niespokojnych nóg (RLS).
Potencjalna przydatność
Urządzenia typu wearable mogą dostarczać długoterminowych, powtarzalnych obserwacji, których nie da się uzyskać podczas pojedynczego badania. W praktyce klinicznej bywają pomocne w
wychwyceniu nieregularnego rytmu snu i czuwania, zauważeniu częstych nocnych wybudzeń, monitorowaniu subiektywnej poprawy lub pogorszenia snu w czasie czy zwiększeniu świadomości pacjenta dotyczącej snu i jego regularności.
U części pacjentów z OBS dane z zegarków mogą pośrednio sugerować fragmentację snu, a w RLS – zwiększoną liczbę nocnych ruchów lub przerywany sen.
Ograniczenia i zagrożenia
Kluczowym problemem jest to, że urządzenia te nie mierzą snu bezpośrednio, a jedynie pośrednie parametry, takie jak ruch, tętno czy zmienność rytmu serca. Na tej podstawie algorytmy szacują fazy snu, co obarczone jest dużym błędem. Urządzenia te nie są w stanie wykryć bezdechów, spłyceń oddechu ani spadków saturacji, a w RLS nie potrafią odróżnić ruchów kończyn od naturalnych zmian pozycji ciała.
Istnieje również ryzyko tzw. ortosomnii – nadmiernego skupienia się na „wynikach snu”, które paradoksalnie nasila lęk, kontrolę i bezsenność. Pacjenci mogą błędnie interpretować wykresy jako diagnozę, opóźniając zgłoszenie się do lekarza lub bagatelizując objawy, jeśli „zegarek pokazuje, że sen był dobry”. A jak wiemy - przyczyny bezsenności są różne.

A więc traktować z rozwagą
Urządzenia typu trackerów snu mogą wspierać świadomość snu i dostarczać użytecznych informacji, jednak w diagnostyce zaburzeń snu – zwłaszcza obturacyjnego bezdechu sennego i zespołu niespokojnych nóg – ich rola jest ograniczona. Traktowane bezkrytycznie mogą wprowadzać w błąd, zwiększać lęk i opóźniać właściwe leczenie. Sen to proces fizjologiczny zbyt złożony, by dało się go rzetelnie ocenić wyłącznie za pomocą zegarka.



